Giza papilomavirusak (HPV, HPV- giza papilomavirusak) edo papilomavirusak 100 birus mota baino gehiago biltzen dituen infekzioen multzoa da, horietatik 80 gizakientzako patogenoak direnak. Osasunaren Mundu Erakundearen estatistiken arabera, munduko biztanleriaren% 70 VPHaren eramailea da. Kasu gehienetan, infekzioa sexu-jarduera hasi ondoren gertatzen da eta asintomatikoa izan daiteke denbora luzez.
VPH infekzioaren arrazoiak
Papilomavirusaren infekzioaren sintomak emakumeen artean izan daitezke: hainbat verru mota, verru lauak eta genitalak, umetoki-lepoko displasia. Hala ere, patologiaren adierazpen arriskutsuena zerbikaleko minbizia garatzea da. Anuseko minbizien garapena, kanpoko organo genitalak, giza papiloma birus mota batzuekin infekzioa duten baginak (HPV 16, 18, 45, 56 mota) lotzen dituzten frogak ere badaude.
Transmisio moduak:
- Sexu kontaktua.Giza papilomavirusaren infekzioa transmititzeko bide nagusia da. Elkarrizketan kondoia erabiltzeak nabarmen murrizten du giza papiloma birusarekin kutsatzeko arriskua, hala ere, ez du infekziorik gertatuko ez den berme fidagarririk ematen, partikula birikoak tamaina oso txikikoak baitira.
- Kontaktu-etxeko bidea.Infekzioaren arrazoiak higiene intimo bateratuko produktuak erabiltzea dira: eskuoihalak, xaboia, komun publikoa erabiltzea, bainuontzia.
- Erditze naturala.HPV kutsatuta dauden haurren emakume kutsatuaren ubidetik igarotzean kutsatzen diren umeei transmititu dakieke.
Infekzio honen iturria gaixoaren larruazaleko eta muki-mintzetako zelulak dira. Kasu honetan, baliteke pertsona batek berak ez jakitea birusaren eramailea bihurtu dela, izan ere, garatxoak eta papilomak tamaina mikroskopikoak izan daitezke eta ikusizko azterketan ikusezinak izaten jarraitzen dute.
Birusaren infekzioa garatzen laguntzen duten aurrez aurre dauden faktoreak:
- txikitatik sexu jardueraren hasiera;
- kizkur sexuala kondoia erabili gabe;
- maiz abortatu;
- organo genitaletako gaixotasun infekziosoen presentzia;
- ahozko antisorgailuen metodoak epe luzera erabiltzea;
- gorputzaren erantzun immunologikoa gutxitu da;
- norberaren higiene arauak ez betetzea;
- bikotekide sexualak HPV badu;
- maiz estres egoeretan egotea;
- ohitura txarrak.
Poroen, arrakalen, larruazaleko eta mukosetako mikrotraumatismoen bidez birusa epitelioaren oinarrizko geruzara sartzen da, eta horrek larruazalaren eta mukosen hazkunde normala eta berritzea bermatzen ditu. Geruza basaleko zelulen DNAk (azido desoxiribonukleikoa) zelulen egitura osasuntsuari buruzko informazioa darama. Partikula biriko batek, DNAn sartuta, informazio hori aldatzen du, eta ondorioz kaltetutako zelulak eratzen dira, eta horiek, hazkunde eta zatiketa prozesuan, gaixotasunaren sintomak eragiten dituzte.
Giza papilomavirusaren infekzioaren sintomak emakumeengan
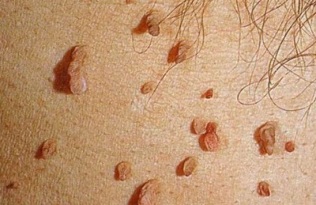
Giza papilomavirusaren infekzioaren agerpen posibleetako bat verru genitalak eta papilomak agertzea da. Azalore, mahats mordo edo oilar orraziaren itxura duten formazio zehatzak dira, arrosa-gorri edo haragi kolorekoak. Birus motaren eta motaren arabera, pertsona baten larruazala eta mukosak kutsa ditzakete.
Genuetako garatxoak uzkiaren inguruan edo inguruan gerta daitezke, batez ere, sexu anala bada.
Papilomak azalean hatzetan, behatzetan, eskuetan, begi inguruan, besapeetan eta buruko larruazalean sor daitezke. Zenbaitetan oinen zoletan ere sortzen dira eta oinez egitean mina bereizten dute.
Gaixotasun mota hau gutxitan endekatzen da tumore gaizto eta minbizi bihurtuz, hala ere, gaixotasuna garatzea saihesteko, formazioak kirurgikoki kentzen dira.
VPH infekzioaren ondorioak
Emakumeen giza papilomavirusak genitalen garatxoak, papilomak, garatxo lauak hazkunde handiak sor ditzake, eta horrek ondoeza, mina eta lesioa dutenean larritasun desberdinetako odoljarioak sor ditzake.
XVIII eta hamaseigarren motako HPVak dira arriskutsuenak, minbizia garatzea eragiten baitute. Umetoki-lepoko minbizia, giza papiloma birusarekin infekzioarekin lotura fidagarria izan duena, emakumezkoen gaixotasun gaiztoen artean bigarren dago. Haren heriotza-tasa ehuneko berrogeita hamarra da.
Garu lauak
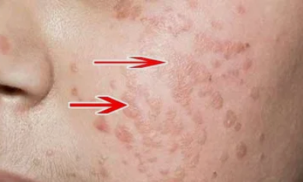
Gaixotasunak plaka lauak sortzea du ezaugarri, ia larruazalaren mailatik gora igotzen ez direnak.
Gehienetan, baginaren eta zerbikalaren mukosari eragiten zaio.
Haiekin akats estetikoa genitalen garatxoekin alderatuta askoz txikiagoa da.
Patologia mota honek minbizia izateko endekapen arrisku handiagoa du.
Umetokiko lepoko mukosaren displasia
Patologia umetokiko lepoko mukoseko zelulen egitura normalaren aldaketa da, atipia deitzen dena. Ginekologiako egoera hau aurrerantzetsutzat jotzen da eta behaketa eta tratamendu intentsiboa behar ditu.
Gaixotasuna kasu gehienetan sintomatikoa da eta ginekologo batek egindako ohiko azterketan antzematen da. Hainbat larritasun gradu dituen displasia bereizten da: arina, moderatua, larria. Tratamendu metodoa aukeratzea larritasunaren araberakoa da.
Trápaga minbizia
Gaixotasunaren adierazpen arriskutsuena da. Umetoki-lepoko minbizia emakumeen tumoreen patologien bigarren postuan dago eta 16, 18 VPH motekin infekzioarekin lotzen da.
Gaixotasuna seinale klinikorik gabe sor daiteke edo sintoma inespezifikoekin ager daiteke: ahultasuna, nekea areagotzea, pisua galtzea, baginako odoljarioa antzematea hilekoaren zikloaren kanpoaldean.
Gaixotasunak tratatzeko metodoak
HPV infekzioaren zantzuak badaude, ondorioen arriskua ikusita, ez hartu norberaren sendagairik.
Tratamenduaren taktika optimoak aukeratzeko, ginekologo bat kontsultatu behar da, honek, azterketa sakona egin ondoren eta beharrezko probak egin ondoren, terapia egokia aginduko baitu.
Orain arte, ez da HPV betirako sendatuko duten botikarik asmatu. Tratamenduaren helburu nagusia birusaren kontzentrazioa gorputzean murriztea da, gaixotasunaren aurrerapena gehiago ekiditeko.
Terapiaren arlo nagusiak:
- agerpenen tratamendua (garatxoak, papilomak, displasia);
- birusen aurkako terapia;
- immunitatea handitzea helburu duten funtsen erabilera.
Papilomak, genitalen garatxoak, garatxoak, displasia guneak, tamaina txikikoak ere badira, kentzea gomendatzen da, neoplasiak izateak emakumearen gorputzean partikula birikoen kontzentrazioa areagotzen baitu, eta horrek patologiaren aurrerapena areagotzen laguntzen du.
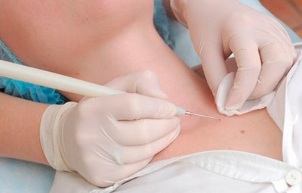
Tratamendu kirurgikoa
Honako hauek dira genital garatxoak, papilomak, garatxoak eta displasia kentzeko metodoak:
- kirurgikoa;
- krioterapia;
- diatermokoagulazioa;
- laser koagulazioa;
- irrati uhin terapia;
- eraso kimikoa.
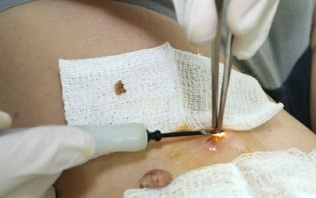
Metodo kirurgikoa lesioak bisturi batekin kentzean datza, tratamendurako metodo merkeena da; hala ere, akats kosmetiko nabarmen bat geratzen da eta sendatze aldia nabarmen luzatzen da. Bigarren mailako infekzio arriskua ere badago. Hori dela eta, esku-hartze mota hau muturreko kasuetan erabiltzen da.
Krioterapian zehar, nitrogeno likidoa aplikatzen da kaltetutako eremuan, eta horrek izozte patologikoa izozten du. Egun batzuk igarota, papiloma edo kondiloma desagertu egiten da eta zauri txiki bat sortzen da azpian, 10-14 egunetan sendatzen dena.
Diathermocoagulazioa kaltetutako larruazaleko lekuetan tenperatura altuak aplikatzea da. Prozedura hau nahiko mingarria da eta, beraz, anestesia eskatzen du. Metodo honen desabantaila formazio patologikoen ordez orbain zakarrak sortzea da.
Laser koagulazioan zehar, laser izpiek eragindako eremuan neoplasiak lehortzea eragiten dute. Lurrazal lehor bat sortzen da haien lekuan, pixka bat igaro ondoren orbainak utzi gabe desagertzen dena. Tratamendu mota hau da leunena, baina kostu altua desabantailatzat hartzen da.
Irrati-mikrouhin terapia kaltetutako eremua irrati frekuentzia uhinetara erakustean datza. Tratamendu mota hau erabiltzerakoan ez dago odoljario arriskurik, ez dira orbain nabarmenak sortzen, baina desabantaila kostu handia da.
Metodo kimikoa formazio txikia dagoenean erabiltzen da. Medikamentu berezi bat aplikatzen zaio kaltetutako eremuan. Hainbat aplikazio egin ondoren, tratatutako eremuan lurrazala sortzen da, egun batzuk igaro ondoren desagertzen dena.
Drogen erabilera
Giza papilomavirusaren infekzioaren aurkako sendagaiak honako droga talde hauek erabiltzea barne hartzen du:
- birusen aurkako sendagaiak;
- immunostimulatzaileak.
Birusaren kontzentrazioa emakumearen gorputzean murrizteko eta ugalketa gehiago eragozteko, birusen aurkako terapia luzea agintzen da. Drogak pilulen eta supositorioen moduan erabiltzen dira, tratamendu ikastaroaren dosia eta iraupena sendagileak bakarrik zehaztu beharko lituzke.
Immunoestimulatzaileak immunitate maila murriztu bat aztertu eta detektatu ondoren agintzen dira, gorputzaren defentsak areagotzeko, zelula immunologikoen agerpena bizkortzeko eta birusari aurre egiteko antigorputzak ekoizteko estimulatzeko.
Haurdun dauden emakumeen VPH infekzioaren tratamendua
Giza papilomavirusaren infekzioa emakumearen gorputzean egoteak ez du ugalketa-sisteman eragiten eta ez da haurdunaldiaren kontrako adierazpena. HPVaren areagotzea haurdunaldian gertatzen bada, egoera horren terapia ez da aldi horretan egiten, tratamendua erditu ondoren agintzen da.
Hala ere, emakumeak mediku batek kontrolatu behar du haurdunaldiaren iraupen osoan. Ondoeza larria garatzen denean, terapia metodo leunak agintzen dira. Muturreko kasuetan, HPVren progresioaren ondorioz baginaren erditzearen kontrako adierazpenak daudenean, zesarea egiten da.
VPHa kentzea erremedio herrikoiekin
Etxean, erremedio herrikoiak erabil ditzakezu, hala nola belar dekokzioak eta infusioak - papilomatosia, ukenduak tratatzeko - ondorioz sortzen diren garatxoak, papilomak eta garatxoak kentzeko.
Giza papilomavirusaren infekzioa tratatzeko dekokzioak eta infusioak prestatzeko moduak:
- Zaldi buztana, ortiga belarra, arrosa aldakak, lehoiaren sustraiak, platano hostoak kantitate berdinetan nahasten dira. 3. st. l. Gehitu 800 ml ur sortzen den nahasketari, irakin ezazu 10 minutuz su motelean, eta utzi 3 orduz infusioarekin. Aplikatu edalontzi bat egunean 3 aldiz otorduak baino 30 minutu lehenago.
- Oregano belarra, milagroa, hilezkorra, San Juan muztioa, urkiaren kimuak, ortigak, kalendula, oin-zangoa, erroi sustraiak, kamamila loreak, soka, platano hostoak, celidonia, linden loreak, karanjo haziak, salbia kantitate berdinetan nahasten dira. Bota 2 koilarakada termo batean. l. ondorioz sortzen den nahasketa, bota 500 ml ur irakinetan, utzi gauean infuse dadin. Hartu 0, 5 edalontzi egunean 4 aldiz.
- Valeriano erroa, limoi melisa belar, oreganoa, tila loreak, lupulu konoak, ama-muztioa kantitate berdinetan nahasten dira. Bota 1 koilarakada termo batean. l. sortutako nahasketa, bota 0, 5 litro ur irakiten eta utzi infusionatzen 3-5 orduz. Aplikatu 250 ml egunean 2 aldiz.
Aplikazio lokalen tratamendurako aplikatu:
- Celandine zukua. Zukua hosto freskoekin egiten da edo farmazian erosten da. Produktua aplikatu aurretik, kaltetutako eremuko azala lurrunetan egon behar da, eta kaltetutako eremutik gertu dauden gune osasuntsuak koipe krema batekin tratatu behar dira. Celidonia arretaz aplikatu behar zaio kaltetutako larruazalean. Prozedura bi egunetik behin errepikatu behar da astebetez, formazio patologikoa desagertu arte.
- Baratxuria. Barazkia birrindu fina birrindu behar da eta larruazaleko kremarekin nahastu koherentzia likatsua sortu arte. Aplikatu emaitzazko nahasketa 2-3 orduz formazio-guneetan egunero hilabetez. Prozedura amaitu ondoren, garbitu azala ur xaboitsuarekin.
- Intxaur gazteak. Haragi birrindu batekin birrindu behar dira, bota nahasketa 0, 5 litroko beirazko ontzi batera 2/3 betetzeko, bota gainerako ontzia kerosenoz. Utzi 20 egunetan infusioarekin eta, ondoren, iragazi gazta-zapia. Kaltetutako azala egunean 2 aldiz tratatzeko infusioa.
Terapia egin ondoren eta VPHaren kanpoko adierazpenak kendu ondoren, emakumeak ginekologoarengana joan behar du sei hilean behin, gaixotasunaren aurrerapena kontrolatzeko eta prebenitzeko.
















































































